Quoi de neuf dans la recherche en thérapie cellulaire immunitaire?
Nous voyons enfin des recherches fondamentales en matière de cancer, commencer à porter leurs fruits. Depuis 2011, l’immunothérapie est apparue comme une nouvelle approche passionnante du traitement du cancer qui donne des réponses durables et bien qu’initialement limitée à certains cancers, la recherche voudrait étendre ce concept aux tumeurs solides. La recherche dans ce domaine se développe depuis 25 ans, mais ce n’est qu’au cours des 10 dernières années que nous avons vu certaines de ces thérapies fournir des réponses réelles et durables pour les patients. Quelques patients ont eu des réponses remarquables à ces traitements, mais d’autres ont développé des résistances à ces approches.
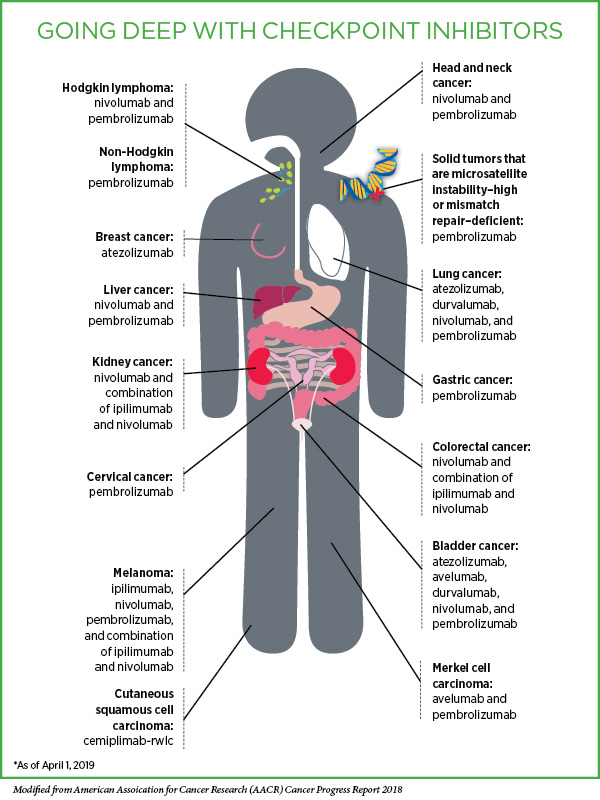
Inhibiteurs de point de contrôle
Une grande partie de l’intérêt a porté sur les inhibiteurs de point de contrôle (PD-L1), immunothérapeutiques qui libèrent les «freins» à la surface des cellules immunitaires appelées lymphocytes T, dont certains sont naturellement capables de détruire les cellules cancéreuses.
Thérapie cellulaire adoptive CAR T
Plus récemment, une deuxième approche est apparue qui exploite la puissance du système immunitaire, connue sous le nom de thérapie cellulaire immunitaire ou thérapie cellulaire adoptive. Au lieu de libérer les freins à l'activité immunitaire sur les lymphocytes T, la thérapie cellulaire adoptive augmente la puissance du système immunitaire du patient en augmentant le nombre de cellules T tueuses de cancer.
La thérapie cellulaire adoptive est une procédure médicale complexe qui est personnalisée pour chaque patient. Elle commence par l’extraction des lymphocytes T. En laboratoire, ces lymphocytes T sont génétiquement modifiés pour cibler les antigènes spécifiques aux tumeurs, puis élargis ou sont élargis en fonction de leur réactivité tumorale naturelle. Une fois que suffisamment de lymphocytes T ont été générés, elles sont infusées de nouveau dans le patient pour aider à la régression de tumeur de médiation.
Différentes thérapie CAR T
Il existe plusieurs types de thérapie cellulaire adoptive. Une approche utilise des lymphocytes infiltrant de tumeur (TILs) qui sont isolés à partir de la tumeur d’un patient, cultivées pour accroître leur nombre en laboratoire, et infusés de nouveau dans le patient. Une deuxième approche consiste à former les lymphocytes T récoltés auprès d’un patient à exprimer un récepteur t-cellulaire spécifique à l’antigène tumoral (TCR) afin que les lymphocytes T puissent reconnaître et attaquer les cellules tumorales qui expriment de tels antigènes. Cela se fait en modifiant génétiquement les lymphocytes T issues d’un patient pour exprimer un nouveau récepteur chimérique qui reconnaît un antigène spécifique sur la surface cellulaire.
Quels thérapies CAR T sont autorisées?
À l’heure actuelle, les seules thérapies cellulaires adoptives approuvées par la Food and Drug Administration (FDA) des États-Unis sont les thérapies à cellules T (Récepteur schimérique) des récepteurs de l’antigène chimérique (CAR), le Tisagenlecleucel (Kymriah) et l’Axicabtagene ciloleucel (Yescarta).
Le Tisagenlecleucel et le Yescarta ciblent les cellules cibles qui expriment CD19, cet antigène leucocytaire humain qui s’exprime à la surface des lymphocytes B. En fait peu de patients répondent favorablement à ces thérapies. L’un des principaux défis du domaine est d’identifier des moyens d’augmenter le nombre de patients pour lesquels le traitement par la thérapie à cellules CAR T donne une réponse significative.
Comment augmenter substantiellement le nombre de patients répondant aux thérapies CAR T?
Une stratégie potentielle est d’identifier les antigènes qui sont présents sur les cellules cancéreuses qui ne sont présent dans les tissus sains, si nous pouvons trouver les antigènes appropriés, nous pourrions être en mesure de concevoir de nouvelles cellules CAR T pour attaquer spécifiquement les tumeurs solides qui expriment de tels antigènes. Une autre stratégie consiste à explorer pleinement d’autres médicaments en combinaison avec les thérapies à cellules CAR T. Par exemple, il existe des médicaments qui bloquent les composants du microenvironnement tumoral suppressif, tels que la transformation du facteur de croissance bêta (TGFβ) ou le facteur de croissance endothéliale vasculaire (VEGF), qui peuvent être utilisé en synergie avec les thérapies à cellule CAR T. Alternativement, nous pourrions combiner les lymphocytes CAR T avec des médicaments qui stimulent les lymphocytes T, tels que l’anti-4-1BB ou anti-OX40. Une autre combinaison serait la thérapie à cellule CAR T avec des inhibiteurs de point de contrôle.
Comment réduire les coûts de ces thérapies CAR T?
Un autre défi dans ce domaine est l’évolutivité de bon nombre de ces stratégies thérapeutiques. Quelle est la meilleure façon d’intensifier ces processus et de réduire les coûts associés aux thérapies cellulaires adoptives? C’est une question sans réponse à l’heure actuelle, mais nous allons sans doute assister à des progrès spectaculaires dans la technologie qui permet la mise à l’échelle, tels que de nouvelles plates-formes automatisées et de nouvelles façons de fabriquer cliniquement des thérapies à cellule T. Ces percées permettront de produire des produits autologues de façon plus fiable, plus efficace et peut-être à un coût réduit par rapport à ce que nous voyons actuellement.
Quelles sont les alternatives aux thérapies CAR T?
Jusqu’à présent, une grande partie de l’intérêt entourant les thérapies à cellules immunitaires a porté sur les thérapies à cellules CAR T. Quelles sont les thérapies alternatives les plus intéressantes? La thérapie de TIL obtient finalement l’attention qu’elle mérite - elle a clairement une activité reproductible, particulièrement dans le mélanome, et elle est examinée dans d’autres types pleins de tumeur aussi bien.
Il y a aussi un intérêt certain autour des cellules T naturelles qui ne sont pas modifiées, qu’elles soient tumeur-infiltrant ou simplement des cellules antigène-spécifiques sélectionnées parmi des patients. Un autre domaine en cours de développement sont les thérapies cellulaires adoptives qui utilisent des cellules tueuses naturelles (NK). Ces cellules immunitaires innées sont des machines à tuer uniques qui ne nécessitent pas d’amorçage par des cellules présentant des antigènes, ce qui leur permet de tuer rapidement les cellules cancéreuses.
Plusieurs stratégies cellulaires adoptives intègrent une approche personnalisée pour reconnaître les néoantigènes spécifiques au patient. Cette approche a été mise au point par Steven Rosenberg et d’autres personnes ont exprimé l’idée que cette méthode est irréalisable et impossible. Cependant, le secteur commercial a commencé à investir dans ce domaine, tant pour les vaccins que pour les cellules T modifiées. Une fois que les coûts auront baissé, et l’efficacité de la fabrication se sera améliorée, l’ingénierie d’un produit personnalisé peut devenir une option réaliste.
Les aspects évolutifs et techniques de cette approche demeurent difficiles à l’heure actuelle, mais cette méthode a fait ses preuves chez certains patients. Une approche intermédiaire consisterait à personnaliser partiellement une thérapie, nous pourrions générer une bibliothèque de cellules T qui ciblerait les antigènes courants, et une fois que les antigènes spécifiques qui sont exprimés chez le patient sont identifiés, nous pourrait administrer le traitement à cellule T correspondant. Cette approche serait un peu moins chronophage que les thérapies habituelles.
Quels sont les domaines de la thérapie cellulaire adoptive qui innovent actuellement?
Nous allons voir des progrès dans la fabrication et l’ingénierie qui permettra d’améliorer l’efficacité de ces thérapies. Je vois aussi le domaine de la bioingénierie s’associer à la biologie synthétique, à l’immunologie fondamentale des lymphocytes T et à la biologie moléculaire, il y a une sorte de convergence des champs d’études qui nous permettra de fabriquer des lymphocytes T plus sophistiqués. Il va y avoir beaucoup d’innovation dans cet espace dans les années à venir, par exemple sur les moyens de changer le phénotype des cellules T afin d’améliorer leur résistance aux effets négatifs du microenvironnement immunitaire. Un autre exemple peut être trouvé chez Carl June et ses collègues qui étudient l’utilisation de CRISPR pour enlever génétiquement le blocage immunitaire PD-1 des cellules CAR T afin d’augmenter leur potentiel agressif.