L'article rapporté ici, discute d'une thérapie génique pour la SLA, au moyen d'une intervention dans le système nerveux périphérique. Bien que cela ait déjà été pratiqué avec de bons résultats, ce type d'intervention a très rarement expérimenté.
Dans la SLA sporadique comme dans la SLA familiale, la perte des motoneurones entraîne une atrophie et une faiblesse musculaire progressive rapide, accompagnées de fasciculations et de spasticité. Les mécanismes qui sous-tendent le développement de la SLA dans les motoneurones sont probablement multifactoriels et les cellules voisines, telles que les microglies, les astrocytes et les interneurones, peuvent contribuer à la maladie.
Il y a une controverse en cours depuis des décennies, sur le point de départ de la SLA. La plupart des scientifiques pensent que cela commence dans le cerveau, précisément dans le cortex moteur primaire, dans le corps des motoneurones supérieurs. Cette hypothèse est appelée «dying forward». Cependant d'autres scientifiques pensent que la SLA commence à l'autre extrémité de la voie motrice, probablement dans la jonction neuromusculaire, ou même dans les muscles. Cette hypothèse est appelée «dying backward».
Bien que ces deux hypothèses semblent contradictoires, chacune a un solide soutien expérimental et aucune n’a été réfutées de manière concluante. Peut-être que ces deux hypothèses représentent différents sous-types de la SLA. L'article discuté ici suppose que l'hypothèse de «mourir en arrière» est vraie aussi les auteurs y présentent une intervention dans le PNS.
Le modèle de SLA le plus largement utilisé est celui d’une souris transgénique exprimant la forme humaine mutée du gène SOD1 avec une conversion de glycine en alanine au 93e acide aminé : SOD1G93A. Cet animal modèle présente les caractéristiques cliniques et pathologiques les plus commune de la SLA ainsi qu’une progression rapide et sévère de la maladie.
Comme cela a été récemment signalé sur Padirac Innovation, les thérapies géniques sont devenue très importantes dans le cadre de la SLA.
Par ailleurs une thérapie prometteuse actuellement, consiste en la modification in vitro et réimplantation de cellules générant des facteurs de croissance (Nurown).
Les neurégulines ou neurorégulines sont une famille de quatre protéines structurellement apparentées qui font partie de la famille de protéines EGF. Ce sont des protéines facteurs de croissance. Elles diverses fonctions dans le développement du système nerveux et jouent de multiples rôles essentiels dans l'embryogenèse des vertébrés, notamment: le développement cardiaque, la différenciation des cellules de Schwann et des oligodendrocytes, certains aspects du développement neuronal, ainsi que la formation de synapses neuromusculaires.
Il a été démontré que les facteurs neurotrophiques dérivés des formes épissées de la neuréguline 1 (NRG1) sont essentiels à la survie des motoneurones, soutenant le développement et l'entretien axonaux et neuromusculaires.
Cependant, le rôle exact de NRG1-I n'est pas entièrement connu. Il a été rapporté (Mancuso et al., 2016) que l'expression de NRG1-I par les cellules de Schwann est essentielle pour favoriser la régénération axonale et la remyélinisation. En effet, la surexpression de NRG1-I au moyen d'un vecteur AAV, injecté localement dans le muscle gastrocnémien a produit une amélioration fonctionnelle en améliorant la germination collatérale des axones moteurs chez les souris SOD1G93A .
Compte tenu de ces découvertes récentes, les auteurs visent ici à surexprimer NRG1-I dans tous les muscles squelettiques en utilisant des vecteurs de thérapie génique pour maintenir l'innervation motrice chez la souris SOD1G93A. Pour cette raison, ils ont administré des vecteurs AAV par voie intraveineuse afin de restreindre l'expression de NRG1-I dans les muscles squelettiques et cardiaques.
Fait intéressant, ils ont constaté que la surexpression de NRG1-I dans les muscles activait les voies de survie cellulaire via PI3K / AKT non seulement dans ce tissu, mais aussi dans la moelle épinière, favorisant une meilleure survie des motoneurones et une atténuation de la réactivité des astrocytes et des microglies.
La surexpression de NRG1-I a augmenté les récepteurs ErbB dans les muscles squelettiques et leur signalisation pro-survie en aval. La signalisation de la famille des protéines ErbB est importante lors du développement. Par exemple le manque de maturation des cellules de Schwann entraîne une dégénérescence des neurones moteurs et sensoriels. Une signalisation ErbB excessive est cependant associée au développement d'une grande variété de types de tumeurs solides.
Par conséquent, alors que NRG1-I pourrait avoir un rôle délétère lors d'une régulation positive dans la moelle épinière des souris SOD1G93A (Song et al., 2012), la surexpression NRG1-I a amélioré le maintien de la fonction neuromusculaire et l'innervation chez les souris transgéniques SOD1G93A.
Étant donné que la pathogenèse de la SLA est considérée comme se développant dans un processus où les terminaisons nerveuses et la jonction neuromusculaire sont partiellement dégradées alors que les corps cellulaires de la moelle épinière sont encore intacts, la thérapie NRG1-I à médiation virale peut être une approche appropriée pour contrer ce processus dégénératif initial dans les maladies des motoneurones. Cependant, d'autres expériences doivent être effectuées pour élucider les voies modulées par la surexpression de NRG1-I dans le muscle squelettique.
Par ailleurs les souris ont été euthanasiées à 16 semaines, ce qui est beaucoup trop rapide pour tirer des conclusions sur l’évolution à long terme de la thérapie. Bien qu’il soit manifeste que les souris traitées ont vécu un développement beaucoup plus lent de leur maladie, il n’y a pas eu de rémission.
On peut aussi s’inquiéter des effets d’une signalisation ErbB excessive sur le risque d’apparition d’un cancer.




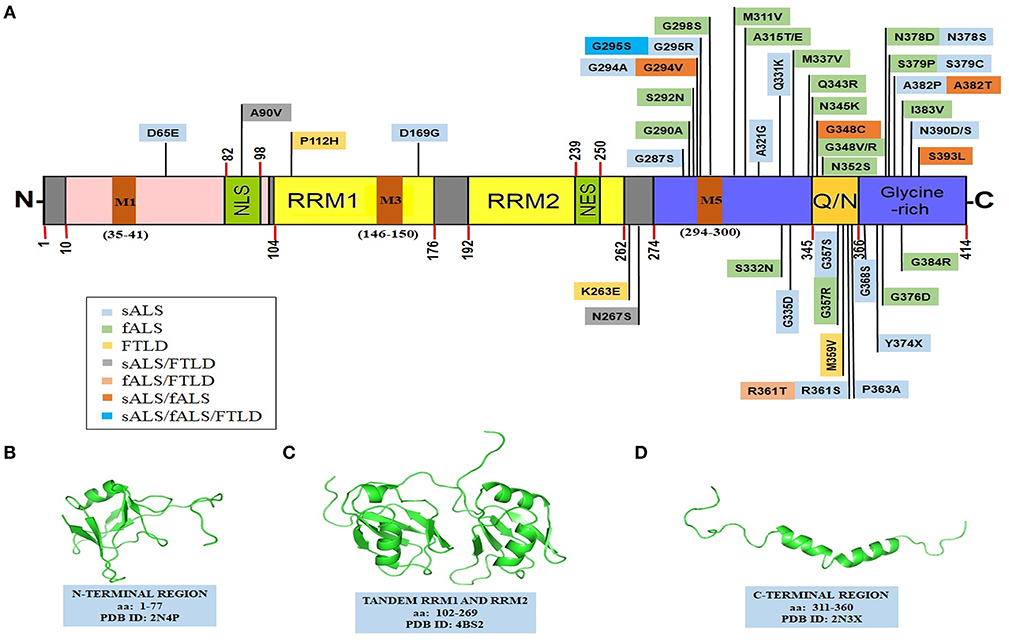 Les auteurs ont montré qu'en présence d’une acidification, même très faible, le TDP-43tRRM se replie complètement et s'oligomérise pour former une «forme β» riche en feuillets β. La forme β a une structure ordonnée et stable qui ressemble aux fibrilles amyloïdes que l'on trouve dans la maladie d'Alzheimer!
Les auteurs ont montré qu'en présence d’une acidification, même très faible, le TDP-43tRRM se replie complètement et s'oligomérise pour former une «forme β» riche en feuillets β. La forme β a une structure ordonnée et stable qui ressemble aux fibrilles amyloïdes que l'on trouve dans la maladie d'Alzheimer!
 Par BrainsRusDC - Travail personnel, CC BY 4.0, https://commons.wikimedia.org/w/index.php?curid=64271015
Par BrainsRusDC - Travail personnel, CC BY 4.0, https://commons.wikimedia.org/w/index.php?curid=64271015 Source: Blausen.com staff (2014). "Medical gallery
Source: Blausen.com staff (2014). "Medical gallery